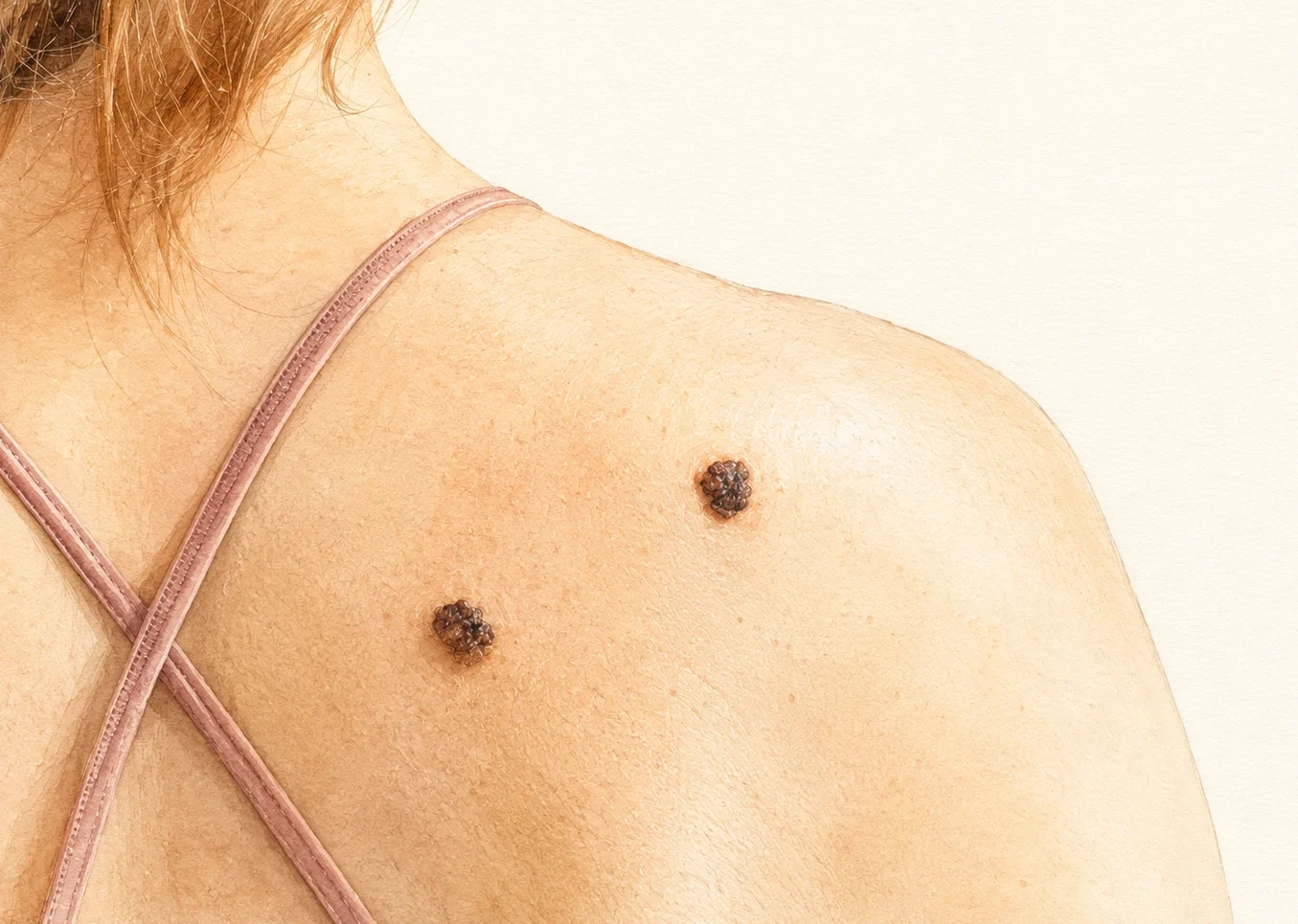
Якщо ви читаєте це з телефону — на хвилину зробіть паузу. Подивіться на свою спину в дзеркалі або попросіть когось. Бачите пляму, якої раніше не помічали?
Якщо ні — добре. Якщо так — не панікуйте: здебільшого це нічого серйозного. Але саме та невелика частка випадків, яку люди ігнорують, — причина того, що в Україні щороку фіксують понад 2400 нових випадків меланоми, а близько 840 пацієнтів помирають. Найгірше: майже половина приходить уже з другою стадією, бо «не звертали уваги».
Більшість матеріалів про родимки розповідають про правило ABCDE. Воно корисне. Але воно не охоплює всі варіанти меланоми: вузлова, акральна або піднігтьова можуть виглядати не так, як класична темна асиметрична родимка — а це до третини всіх випадків. У цій статті — те, чого зазвичай не пишуть: де меланома ховається, чого ABCDE не ловить, і як виглядає сучасний дерматологічний скринінг.
Правило ABCDE: необхідний мінімум, але не панацея
ABCDE — це міжнародна абетка ознак, на які треба дивитися при самоогляді. П’ять літер, п’ять критеріїв.
| Літера | Що означає | На що дивитися | Сигнал тривоги |
| A — Asymmetry | Асиметрія | Подумки розріжте родимку навпіл — половини мають бути дзеркальними | Одна половина «довша», іншої форми, кольору |
| B — Border | Краї | Здорова родимка має чіткі рівні краї | Краї нерівні, як обриси географічної карти, розмиті, зубчасті |
| C — Color | Колір | Один-два відтінки коричневого — норма | Три і більше кольорів: коричневий + чорний + червоний, білий або синій |
| D — Diameter | Діаметр | Класична межа — понад 6 мм (як кінчик гумки на олівці) | Будь-яка пляма більша за 6 мм, але «мінімеланоми» 3-4 мм теж існують |
| E — Evolution | Еволюція | Будь-яка зміна за тижні чи місяці | Зміна форми, кольору, розміру, поява свербежу чи кровоточивості |
Літера E — найважливіша. Родимка, що залишається стабільною 20 років, зазвичай не перетворюється на меланому за тиждень. А ось будь-яка зміна — привід записатися на огляд.
ABCDE добре працює для поверхнево-поширюваної меланоми — найчастішого підтипу. Це приблизно 70% усіх випадків. У частини меланом немає повного набору класичних ABCDE-ознак, тому самоогляд не має зводитися лише до цього правила. Серед них — два небезпечних підтипи: вузлова й акральна меланома. Саме їх пропускають найчастіше, і саме від них найчастіше помирають.
Правило ВЩР: те, що ABCDE не ловить
Вузлова меланома — найагресивніший підтип. Вона зростає не вшир, а вглиб шкіри, тому навіть невеликий вузлик за кілька тижнів може стати загрозою для життя. На неї припадає 15-20% усіх меланом, але саме вона дає більшість смертей у молодому віці.
Важлива деталь: вона часто не виглядає як «класична страшна родимка». Вона буває симетрична, з рівним краєм, одного кольору. У 50% випадків вона не темна, а рожева, червона або тілесного кольору — як звичайний прищ або фурункул, який «не минає».
Тому дерматологи додали до ABCDE ще одне правило — для вузлової меланоми. В оригіналі воно зветься EFG, в українському варіанті ми використовуємо абревіатуру ВЩР.
| Літера | Що означає | Що це у житті |
| В — Випукла | Піднята над шкірою | Не плоска пляма, а виражений горбик або вузлик |
| Щ — Щільна | Тверда на дотик | Натисніть пальцем — не «м’якне», як прищ, а пружна, схожа на тверду гумку |
| Р — Росте | Збільшується | Помітна зміна за 2-6 тижнів, а не за роки |
Правило просте: якщо у вас з’явився «прищик», який за місяць не зник, а навпаки — виріс і став щільнішим, не виключайте меланому тільки тому, що він не темний. Покажіть лікареві.
Знак «гидкого каченяти»: коли родимка випадає зі стилю
У кожної людини на тілі — свій власний колектив родимок. Зазвичай вони схожі між собою за формою, розміром, відтінком. Це біологія: всі родимки виникають із подібних клітин, тому в межах одного організму вони «одного стилю».
Підозрілою є та родимка, яка випадає з цього стилю. Темніша за всі інші, або, навпаки, світліша. Більша. Іншої форми. Знак «гидкого каченяти» — це не формальна ознака у міліметрах. Це інтуїтивне «щось не те».
Цікаво, що цей знак часто помічають близькі, а не сам пацієнт. Чоловік помічає у дружини щось на спині, перукар — на потилиці у клієнта. Якщо комусь із оточення здається, що ваша родимка «не така, як інші» — варто перевірити.
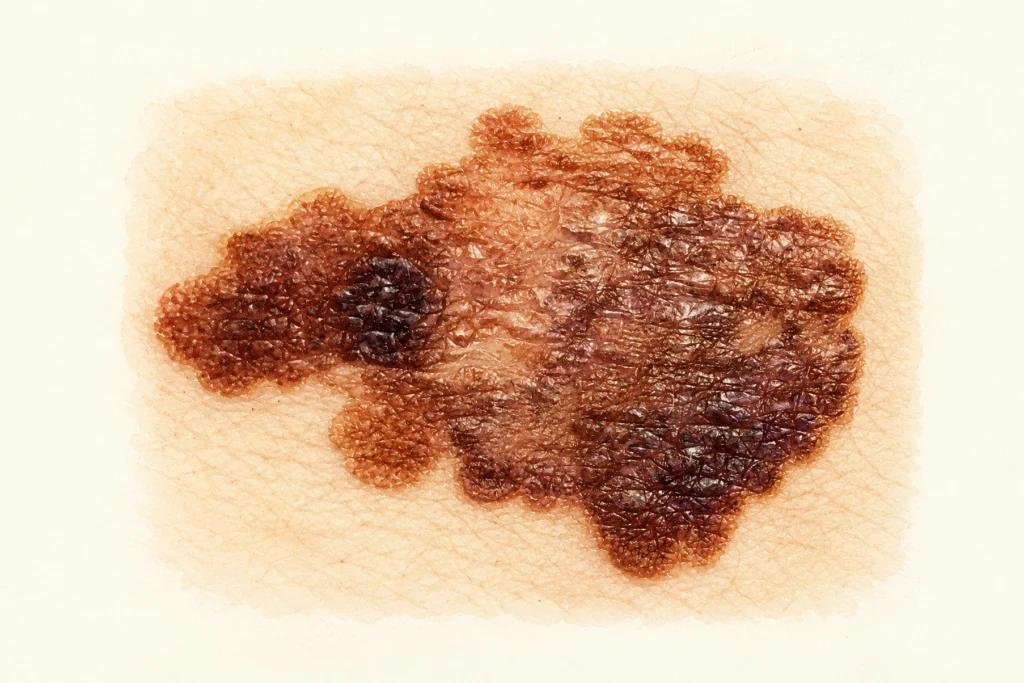
Сліпі зони: де меланому пропускають найчастіше
Більшість пацієнтів оглядають своє обличчя, груди, передпліччя. Решту тіла — рідко або ніколи. А меланома часто з’являється саме там, куди ніхто не дивиться. Розгляньмо ці ділянки.
Волосиста частина голови
Меланома на скальпі трапляється рідко, але смертність від неї найвища порівняно з меланомами інших локалізацій — її пізно помічають, бо ховається під волоссям. Раз на місяць проходьте по голові гребінцем, роблячи проділи — бажано перед дзеркалом, при гарному освітленні. Особливо в людей з рідким волоссям або раннім облисінням. Корисний союзник — ваш перукар. Попросіть його повідомити, якщо він побачить нову темну пляму, кірку, яка не загоюється, або родимку, що змінилася.
Стопи й простір між пальцями ніг
Акральна меланома — підтип, який не пов’язаний із сонячним опроміненням. Вона виникає на долонях, стопах, під нігтями — місцях, які майже ніколи не бувають під сонцем. Часто плутають з мозолем, бородавкою, грибком. Оглядаючи стопи, звертайте увагу не лише на підошви, а й на простір між пальцями. Особливо це важливо людям з діабетом — у них зона стоп оглядається регулярно і так.
Під час дерматоскопії акральних зон є специфічна ознака, яку видно тільки під збільшенням: меланома лежить на гребенях шкірних борозенок, а доброякісна родимка — у самих борозенках. Це одна з причин, чому пляма на стопі — це привід для дерматоскопії, а не для самостійного спостереження.
Темна смужка під нігтем
Це окрема історія, яка дуже часто закінчується пізнім діагнозом. Темна поздовжня смужка під нігтем може бути:
- наслідком травми (гематома) — найчастіший варіант
- доброякісним невусом нігтьового матриксу
- піднігтьовою меланомою — рідко, але смертельно небезпечно.
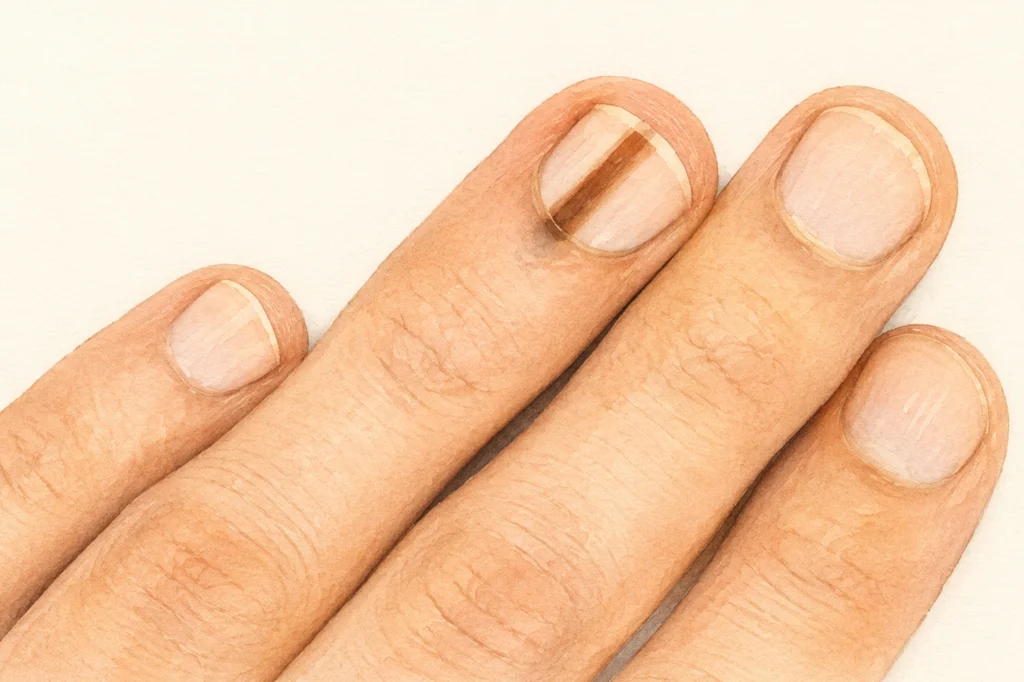
Як відрізнити? Гематома з часом зміщується догори разом із ростом нігтя — за 3-6 місяців вона «виходить» до краю і зникає. Меланома не зміщується. Друга важлива ознака — знак Гетчінсона: пігментація переходить з-під нігтя на шкіру навколо нього, на нігтьовий валик. Це майже завжди тривожний сигнал.
Існує і так званий псевдо-Гетчінсон — коли пігмент з-під нігтя просто просвічується через тонку шкіру валика, але насправді не виходить за межі нігтьової пластини. Цю різницю виявляє лише дерматоскопія.
Якщо темна смужка під нігтем не зникає за 6 місяців, ширша за 3 мм або переходить на шкіру біля нігтя — це привід для термінового огляду.
Долоні
На долонях родимок небагато, тому будь-яка нова темна пляма потребує перевірки. Особливо якщо вона має нерівну форму або змінюється.
Спина
Найчастіша зона, де меланому виявляють пізно — банально через те, що пацієнт її не бачить. Тут потрібні два дзеркала (одне велике, одне ручне) або допомога партнера. Партнерський огляд раз на 1-2 місяці суттєво підвищує ймовірність ранньої діагностики — це підтверджують міжнародні дослідження.
Слизова рота
Так, меланома буває і там — на твердому піднебінні, яснах, рідше на язику. Це рідкісний підтип, але прогноз у нього набагато гірший, ніж у шкірної меланоми, бо діагностують пізно. На відміну від шкіри, ABCDE для слизової не працює, і простих критеріїв для самообстеження рота немає. Будь-яка нова темна пляма у роті, яку ви помітили самі чи на огляді у стоматолога, — привід для консультації.
Стоматологічна спеціалізація H-Clinic тут грає на користь пацієнта: у нашій клініці дерматолог і стоматолог працюють під одним дахом, і за один візит можна обстежити й шкіру, і слизову рота.
Геніталії
Меланома цієї локалізації трапляється рідко. Тут не йдеться про регулярний самоогляд із лупою — досить уваги до будь-яких нових темних плям, які з’явилися й не зникають. Якщо є питання, краще обговорити їх з гінекологом, урологом або дерматологом — не відкладати з міркувань ніяковості.
Тривожний світлофор по зонах
| Зона | Зазвичай не страшно | Червоний прапор | Що робити |
| Скальп | Стара родимка з юності | Нова пляма; кірочка, яка не загоюється понад 3 тижні | Огляд проділами щомісяця |
| Долоні | Ластовиння, мозолі | Нова темна пляма понад 3 мм з нерівним краєм | До дерматолога |
| Стопи й між пальцями | Мозолі, тріщини | Пляма, яка не зникає; нова темна пляма | Огляд щомісяця |
| Під нігтем | Гематома (зміщується за 3-6 місяців) | Темна смужка, яка не зміщується; перехід пігменту на шкіру валика | Терміново до дерматолога |
| Спина | Старі стабільні родимки | Будь-яка нова асиметрична пляма понад 5 мм | Партнер + фотофіксація |
| Слизова рота | Природна пігментація; темні ділянки біля старих амальгамних пломб | Нова темна пляма на яснах чи піднебінні | Стоматолог або дерматолог |
| Геніталії | Природно темніші зони | Нова пляма з нерівним краєм або та, що кровоточить | До профільного лікаря |
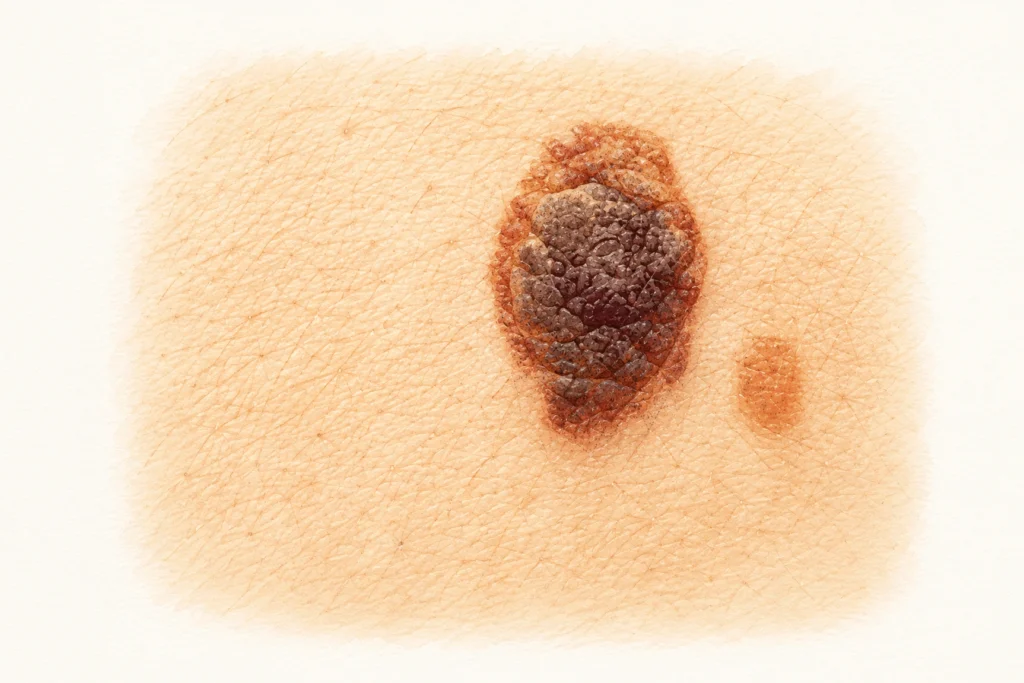
Амеланотична меланома: коли «нічого темного» — ще не безпечно
Близько 2-8% меланом не мають пігменту. Вони рожеві, червоні, тілесного кольору. Лікарі називають їх «великими маскарадниками»: вони виглядають як прищ, як подразнення, як маленька рана, яка ніяк не загоюється.
Більшість пацієнтів довго не звертає на такі утворення уваги саме тому, що в голові засіла модель «меланома = темна пляма». А коли утворення нарешті стає таким, що вже точно не схоже на прищ, минає кілька місяців — і це часто кілька місяців втраченого часу.
Просте правило: якщо у вас на шкірі є щось, що виглядає як ранка, виразка чи горбик і не загоюється понад 4 тижні, — покажіть лікареві. Навіть якщо воно не темне.
Доброякісні «двійники» меланоми: чого зазвичай не варто боятися
Тривожні думки добре продаються. Але правда в тому, що більшість новоутворень шкіри, на які приходять пацієнти, — доброякісні. Знати їх «в обличчя» корисно: і щоб менше тривожитися, і щоб не плутати їх із дійсно небезпечними.
| Що це | Як виглядає | Чи небезпечно | Що робити |
| Себорейний кератоз | «Налипла» коричнева бляшка, ніби пристала до шкіри; з’являється з віком | Ні | Можна не чіпати; видалити з косметичних міркувань |
| Дерматофіброма | Маленький щільний горбик; при стисканні з боків наче «втягується» в шкіру | Ні | Спостерігати |
| Сонячне лентиго | Плоскі коричневі плями на тильному боці кистей, обличчі, плечах | Ні (але маркер фотостаріння) | Лазер за бажанням |
| Вишнева гемангіома | Яскрава червона крапля, наче крапля воску | Ні | Лазер за бажанням |
| Блакитний невус | Темна синя точка, чітка, кругла | Зазвичай ні | Дерматоскопія для впевненості |
| Атиповий (диспластичний) невус | Більша й неправильніша форма за звичайну родимку, але плоска | Підвищений ризик у людей з 5+ такими родимками | Спостерігати, фотофіксація |
Невеликий нюанс, який знають практики: себорейний кератоз інколи виглядає як меланома навіть для досвідченого ока — буває й зворотна ситуація, коли меланома мімікрує під себорейний кератоз. Тому «виглядає не страшно» — це гіпотеза, а не діагноз. Дерматоскопія допомагає лікарю оцінити утворення, а в спірних випадках остаточну відповідь дає гістологія.
Хто в групі ризику і як часто перевірятися
Не всім потрібен щорічний огляд у дерматолога. Частота залежить від ваших факторів ризику. Основні з них:
- світла шкіра, яка погано засмагає (I-II фототип за Фіцпатріком)
- світле, руде або русяве волосся
- блакитні, зелені, сірі очі
- ластовиння, особливо на плечах і спині
- сонячні опіки в дитинстві (особливо з пухирями)
- понад 50 родимок на тілі
- наявність атипових родимок
- меланома у близьких родичів
- стан імуносупресії (трансплантація органа, приймання імуносупресантів, хіміотерапія)
- особиста історія меланоми чи іншого раку шкіри.
| Група ризику | Хто це | Самоогляд | Огляд дерматолога | Цифрове картування родимок |
| Низький | Темніша шкіра, до 20 родимок, без обтяженого анамнезу | Раз на місяць | Раз на 2-3 роки | Не потрібно |
| Середній | Світла шкіра, ластовиння, опіки в дитинстві | Раз на місяць | Раз на рік | За бажанням |
| Високий | 50+ родимок, атипові невуси, меланома в родині | Раз на місяць | Раз на 6 місяців | Рекомендовано |
| Дуже високий | Меланома в особистому анамнезі, спадкові синдроми, імуносупресія | Раз на місяць + партнерський огляд | Раз на 3-4 місяці | Обов’язково |
Як виглядає професійний огляд
Професійний дерматологічний скринінг займає 20-40 хвилин і складається з кількох етапів.
Анамнез. Лікар запитує про фототип, родинну онкологічну історію, опіки в дитинстві, попередні новоутворення, приймання ліків. Якщо ви приходите вперше — заплануйте час на детальну розмову, не поспішайте.
Огляд усього тіла. Це означає буквально всього: від волосистої частини голови до простору між пальцями ніг, включно з нігтями, інтертригінозними зонами, статевими органами. Звучить незручно, але це стандарт. Огляд лише «де болить» — не скринінг, а консультація з конкретного приводу.
Дерматоскопія підозрілих ділянок. Прилад зі збільшенням і поляризованим світлом, який показує внутрішню структуру родимки на рівні, недоступному оку. Безболісна, неінвазивна, займає кілька секунд на кожне утворення.
Цифрове картування родимок (для пацієнтів високого і дуже високого ризику). Усю поверхню тіла фотографують у стандартних позиціях, окремі підозрілі утворення фіксують у дерматоскопічному режимі, дані зберігають у цифровому архіві. На наступному огляді через 3-12 місяців фото порівнюють — програма виявляє нові й змінені родимки.
Біопсія за підозри на злоякісне утворення. Ексцизія всього елемента з гістологічним дослідженням — це золотий стандарт. Часткова біопсія родимки не рекомендована, бо змінює структуру утворення й ускладнює діагностику.
У H-Clinic огляд проводить дерматолог із досвідом дерматоскопії; за потреби можна одразу проконсультуватися у стоматолога щодо слизової рота — без окремого запису і повторного візиту.
Як правильно вести фотофіксацію вдома
Фото — корисний, але часто неправильно використовуваний інструмент самоконтролю. Кілька правил, які роблять фотофіксацію справді робочою.
Освітлення. Денне розсіяне світло, краще біля вікна. Не ліхтарик телефону, не люстра, не світло від екрана.
Фон. Однотонний, бажано світлий. Простирадло, аркуш паперу, ванна.
Дистанція. Робіть два знімки кожної підозрілої родимки: загальне фото зони тіла (щоб бачити, де саме вона розміщена) і макрознімок з відстані 10-15 см.
Лінійка. Покладіть біля родимки шкільну лінійку або спеціальну наклейку-мірку. Без масштабу порівняння розмірів через місяці буде неточним.
Періодичність. Якщо у вас багато родимок — раз на 3 місяці. Якщо родимок мало і ви в групі низького ризику — раз на рік.
Що порівнюєте. Розмір, форму, колір, появу нових утворень.
Чого не робіть. Не покладайтеся тільки на фото. Воно не замінює дерматоскопії. Воно — інструмент між плановими візитами, а не замість них.
Додатки для перевірки родимок: чесна оцінка
Питання, яке нам ставлять регулярно: чи можна довіряти додаткам на кшталт SkinVision, MoleScope і подібним? Залежить від того, як ними користуватися.
Точність таких додатків у реальних умовах коливається в межах 70-90% за чутливістю (наскільки вони ловлять справжні меланоми) і нижче за специфічністю (наскільки вони не б’ють «помилкову тривогу»). Тобто додаток може як пропустити меланому, так і злякати вас на пустому місці.
Як інструмент між візитами до лікаря — додатки корисні. Як заміна лікаря — ні. Якщо додаток показав червоне попередження, ідіть на дерматоскопію. Якщо показав зелене — це теж не індульгенція. Жодна нейромережа ще не замінила око дерматолога з дерматоскопом.
Швидкий чекліст
- Подивіться на свої долоні й стопи, включно з простором між пальцями.
- Перевірте нігті — чи немає темної смужки під нігтьовою пластиною.
- Запишіть у телефоні нагадування про самоогляд через місяць.
- Якщо знайшли щось, що вас бентежить, — запишіться на огляд цього тижня, не «потім».
Висновок
Дерматологічний скринінг — це не привід для страху, а навичка вчасно помітити загрозу. Більшість плям, з якими пацієнти приходять у клініку, виявляються безпечними. Але навичка відрізнити це «безпечно» від реальної загрози коштує 15 хвилин уваги на місяць — і одного огляду на рік.
Якщо у вас є плями, які вас турбують, або ви просто давно не проходили планового огляду — наші дерматологи проведуть повний дерматоскопічний скринінг із цифровим картуванням за потреби. Краще зайвий раз переконатися, що все спокійно, ніж запізнитися.
Часті питання
Якщо родимка не змінювалася 20 років, її точно не треба чіпати?
Якщо вона стабільна за всіма параметрами (розмір, колір, форма, поверхня) і не турбує — швидше за все, ні. Стабільність 5+ років — сильний доказ доброякісності. Але «стабільна 20 років» не означає «незмінна назавжди». Раз на рік варто все одно показувати.
У мене з’явилася нова родимка у 35-40 років — це нормально?
Поява нових родимок після 30-35 років стає менш типовою, після 40 — має насторожити. Це не означає, що вона обов’язково небезпечна, але це привід для дерматоскопії. Чим старший вік, тим уважніше треба ставитися до нових утворень.
Чи правда, що травмована родимка обов’язково переродиться у меланому?
Ні, це міф. Одноразова травма (поріз, садно) сама по собі не «робить» з родимки меланому. Інша справа — постійне багаторічне травмування родимки, наприклад, бретелькою бюстгальтера або поясом. У такому випадку видалення з косметичних і профілактичних міркувань виправдане.
Чи допоможе видалення «про всяк випадок» уникнути меланоми?
Ні. Меланома у 70-80% випадків виникає не зі старих родимок, а на чистій шкірі. Тобто «зачистити все» — не стратегія профілактики. Видаляти варто те, що клінічно або дерматоскопічно підозріле, або те, що постійно травмується. Решту — спостерігати.
Лазер чи хірургія — який метод видалення безпечніший з онкоточки зору?
Принципова різниця: під час хірургічного видалення утворення вирізають цілим і відправляють на гістологічне дослідження. Під час лазерного — тканину випарюють, і вивчити її під мікроскопом уже неможливо. Якщо є хоч найменша підозра на злоякісність — тільки хірургія з гістологією. Лазер припустимий лише для родимок, у доброякісності яких лікар цілком упевнений.
Чи можна видаляти родимки під час вагітності?
Планові видалення з косметичних міркувань зазвичай переносять на період після пологів і завершення лактації. Але якщо родимка змінилася або з’явилася нова підозріла — діагностика й видалення проводять незалежно від вагітності. Сучасна анестезія та хірургічні методики безпечні для плода. Затримувати видалення підозрілого утворення на 9 місяців — небезпечніше, ніж його видалити.
Дерматоскопія боляча? Як часто її потрібно проходити?
Абсолютно безболісна. Лікар прикладає до родимки прилад, схожий на маленький мікроскоп, і дивиться через нього. Контакту зі шкірою — мінімум, дискомфорту немає. Періодичність — від одного разу на 2-3 роки для людей з низьким ризиком до одного разу на 3–4 місяці для пацієнтів дуже високого ризику.
Що робити, якщо родимку зачепив бритвою або вона почала кровити?
Зупинити кровотечу, обробити антисептиком, спостерігати. Якщо це разовий поріз і родимка не була підозрілою — зазвичай нічого страшного. Якщо ж родимка кровоточить сама, без видимої причини — це червоний прапор, до лікаря на цьому ж тижні.
Чи можна довіряти додаткам для перевірки родимок?
Як інструмент між візитами до лікаря — корисно. Як заміна лікаря — ні. У них приблизно 70-90% точності, тобто вони пропускають частину меланом і дають хибнопозитивні тривоги. Червоний сигнал у додатку — привід записатися до дерматолога. Зелений — не індульгенція.
У дитини з’явилися нові родимки — це привід для огляду?
Поява родимок у дитячому й підлітковому віці — норма. Більшість дитячих родимок доброякісні. Тривожитися варто, якщо родимка швидко росте, відрізняється від інших, постійно травмується або була у дитини з народження і збільшилася. У такому разі — на огляд до дитячого дерматолога.
Темна смужка під нігтем — це травма чи привід занепокоїтися?
Найчастіше — гематома після удару, навіть якщо ви його не пам’ятаєте. Гематома з ростом нігтя зміщується догори і за 3-6 місяців виходить. Якщо смужка не зміщується, ширша за 3 мм, темнішає або поширюється на шкіру навколо нігтя — терміновий огляд у дерматолога. Це може бути піднігтьова меланома.
Чи може меланома з’явитися у роті?
Так. Це рідкісний підтип, але існує — на твердому піднебінні, яснах, рідше на язику. Прогноз гірший, ніж у шкірної меланоми, бо діагностують пізно. Будь-яка нова темна пляма у ротовій порожнині, помічена вами або стоматологом, — привід для консультації. Окрему статтю про оральну меланому ми готуємо.
Як зрозуміти, що родимку видалили правильно — і чи обов’язкова гістологія?
Гістологія обов’язкова при будь-якому видаленні пігментного утворення. Без неї ви не знаєте, що саме було видалено. Висновок патоморфолога має містити: тип утворення, чи є ознаки атипії або злоякісності, чи чисті краї видалення. Зберігайте цей висновок — це ваш медичний документ на все життя.
Чи безпечно засмагати, якщо у мене багато родимок?
Чим більше у вас родимок — тим вище ваш базовий ризик меланоми, і тим обережніше треба ставитися до сонця. Це не означає «жодного сонця». Це означає: уникати піка (з 11:00 до 16:00), сонцезахисний крем SPF 30+ на відкриті ділянки, крислатий капелюх, тінь у пік. «Закривати» окремі родимки спеціально не треба — захищайте всю шкіру цілісно.
Чи може меланома з’явитися на ділянці, яка ніколи не була під сонцем?
Так. Акральна меланома (долоні, стопи, під нігтями) практично не пов’язана з ультрафіолетом. Слизові меланоми (рот, статеві шляхи) — теж. Меланома у людей із темним фототипом частіше виникає саме в цих зонах. Це руйнує популярний міф «не засмагаю — не маю ризику». Сонце — головний, але не єдиний фактор.
Джерела
- American Academy of Dermatology. Guidelines of care for the management of primary cutaneous melanoma. Journal of the American Academy of Dermatology, 2019. https://www.jaad.org/article/S0190-9622(18)32588-X/fulltext
- Garbe C., Amaral T., Peris K. et al. European consensus-based interdisciplinary guideline for melanoma. Part 1: Diagnostics — Update 2024. European Journal of Cancer, 2024. https://www.sciencedirect.com/science/article/pii/S0959804924017593
- Primary Care Dermatology Society (PCDS). Melanoma — Clinical Guidelines, 2025. https://reference.medscape.com/cc1/p10/key-learning-points-pcds-melanoma-2025a100095a
- DermNet NZ. ABCDEFG of melanoma. https://dermnetnz.org/topics/abcdes-of-melanoma
- Національний канцер-реєстр України. Бюлетень «Рак в Україні». http://www.ncru.inf.ua/publications/
- Уніфікований клінічний протокол первинної, вторинної (спеціалізованої) та третинної (високоспеціалізованої) медичної допомоги «Меланома шкіри». Наказ МОЗ України № 784 від 27.11.2015. https://www.dec.gov.ua/wp-content/uploads/2019/11/2015_784_ykpmd_melanoma.pdf
- Tan W.P., Jansen S., Stern J.B. Subungual Melanoma. StatPearls Publishing, 2024. https://pubmed.ncbi.nlm.nih.gov/29494087/
- Baran R., Kechijian P. Hutchinson’s sign: a reappraisal. Journal of the American Academy of Dermatology, 1996. https://pubmed.ncbi.nlm.nih.gov/8543700/
- Maymone M.B.C., Greer R.O., Burdine L.K. et al. Differential Diagnosis of Pigmented Lesions in the Oral Mucosa. Cancers, 2024. https://www.ncbi.nlm.nih.gov/pmc/articles/PMC11240708/
- Pizzichetta M.A., Talamini R., Stanganelli I. et al. Amelanotic/hypomelanotic melanoma: clinical and dermoscopic features. British Journal of Dermatology, 2004. https://pubmed.ncbi.nlm.nih.gov/15214902/
- Robinson J.K. Skin check partner assistance for melanoma skin self-examination by at-risk patients. Future Oncology, 2020. https://www.ncbi.nlm.nih.gov/pmc/articles/PMC7273363/
- U.S. Preventive Services Task Force. Screening for Skin Cancer: Recommendation Statement. JAMA, 2023. https://www.uspreventiveservicestaskforce.org/uspstf/recommendation/skin-cancer-screening