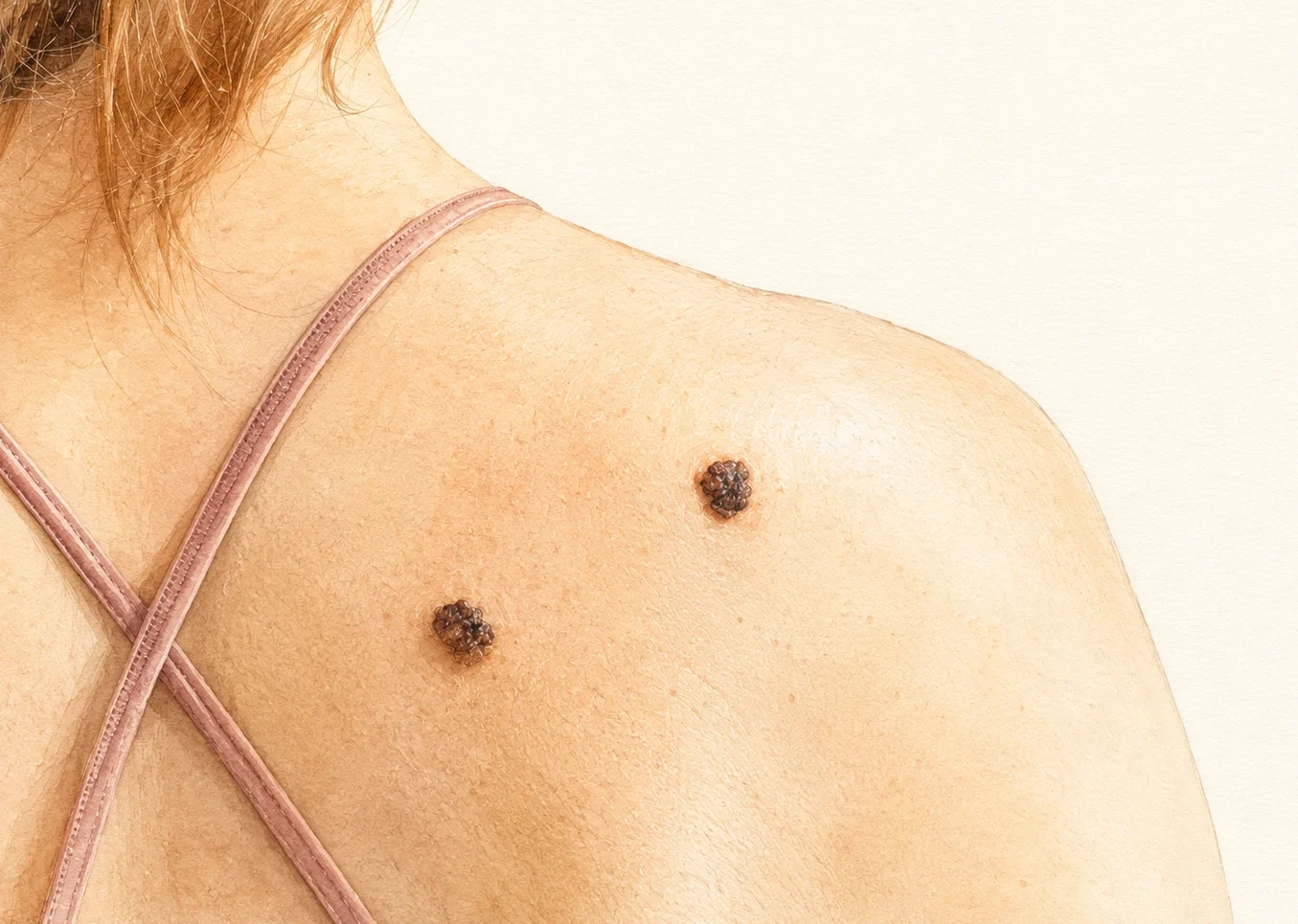
Если вы читаете это с телефона — на минуту сделайте паузу. Посмотрите на свою спину в зеркале или попросите кого-нибудь. Видите пятно, которого раньше не замечали?
Если нет — хорошо. Если да — не паникуйте: в большинстве случаев это ничего серьёзного. Но именно та небольшая доля случаев, которую люди игнорируют, — причина того, что в Украине ежегодно фиксируют более 2400 новых случаев меланомы, а около 840 пациентов умирают. Хуже всего то, что почти половина обращается уже со второй стадией, потому что «не обращали внимания».
Большинство материалов о родинках рассказывают о правиле ABCDE. Оно полезно. Но оно не охватывает все варианты меланомы: узловая, акральная или подногтевая могут выглядеть не так, как классическая тёмная асимметричная родинка, — а это до трети всех случаев. В этой статье — то, о чём обычно не пишут: где прячется меланома, чего не замечает ABCDE и как выглядит современный дерматологический скрининг.
Правило ABCDE: необходимый минимум, но не панацея
ABCDE — это международная азбука признаков, на которые нужно обращать внимание при самоосмотре. Пять букв, пять критериев.
| Буква | Что означает | На что смотреть | Тревожный сигнал |
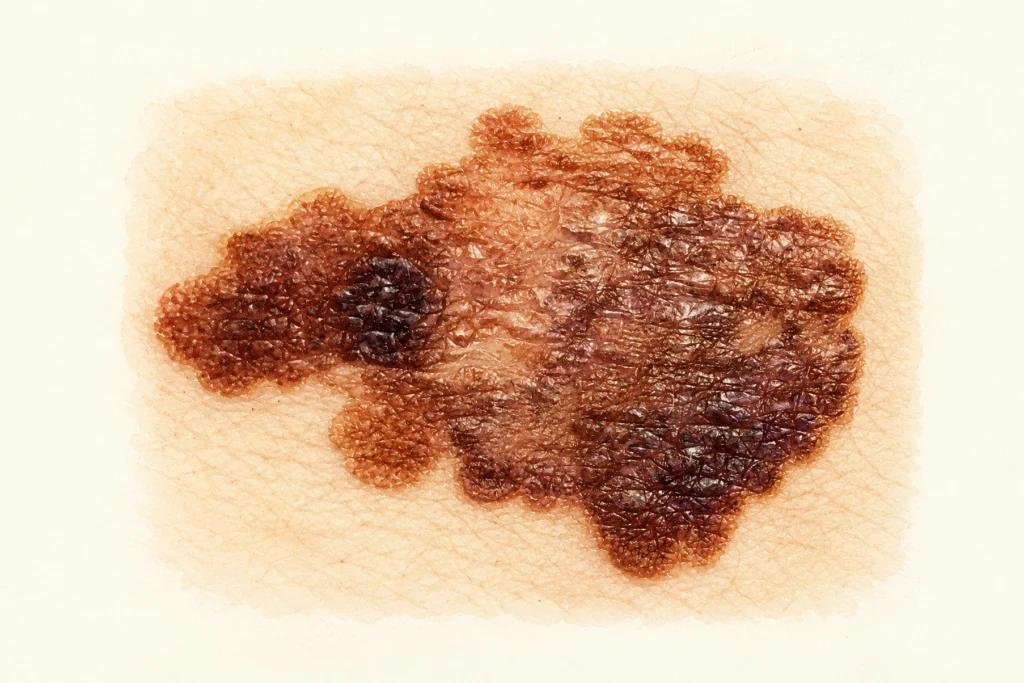
| A — Asymmetry | Асимметрия | Мысленно разделите родинку пополам — половины должны быть зеркальными | Одна половина «длиннее», другой формы или цвета |
| B — Border | Края | Здоровая родинка имеет чёткие ровные края | Края неровные, как очертания географической карты, размытые, зубчатые |
| C — Color | Цвет | Один-два оттенка коричневого — норма | Три и более цвета: коричневый + чёрный + красный, белый или синий |
| D — Diameter | Диаметр | Классическая граница — более 6 мм, как кончик ластика на карандаше | Любое пятно больше 6 мм, но «минимеланомы» 3-4 мм тоже существуют |
| E — Evolution | Эволюция | Любое изменение за недели или месяцы | Изменение формы, цвета, размера, появление зуда или кровоточивости |
Буква E — самая важная. Родинка, которая остаётся стабильной 20 лет, обычно не превращается в меланому за неделю. А вот любое изменение — повод записаться на осмотр.
ABCDE хорошо работает для поверхностно-распространяющейся меланомы — самого частого подтипа. Это примерно 70% всех случаев. У части меланом нет полного набора классических признаков ABCDE, поэтому самоосмотр не должен сводиться только к этому правилу. Среди них — два очень коварных подтипа: узловая и акральная меланома. Именно их чаще всего пропускают, и именно от них чаще всего умирают.
Правило ВТР: то, что ABCDE не замечает
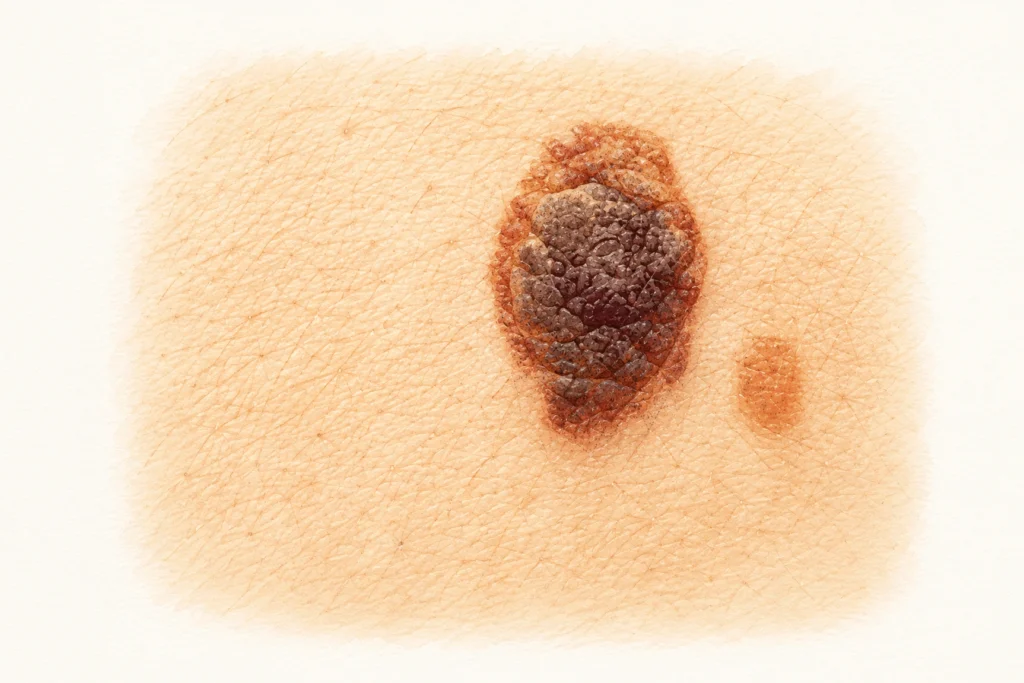
Узловая меланома — самый агрессивный подтип. Она растёт не вширь, а вглубь кожи, поэтому даже небольшой узелок за несколько недель может стать угрозой для жизни. На неё приходится 15-20% всех меланом, но именно она даёт большинство смертей в молодом возрасте.
Важная деталь: она часто не выглядит как «классическая страшная родинка». Она бывает симметричной, с ровным краем, одного цвета. В 50% случаев она не тёмная, а розовая, красная или телесного цвета — как обычный прыщ или фурункул, который «не проходит».
Поэтому дерматологи добавили к ABCDE ещё одно правило — для узловой меланомы. В оригинале оно называется EFG, в русском варианте мы используем аббревиатуру ВТР.
| Буква | Что означает | Что это в жизни |
| В — Выпуклая | Приподнята над кожей | Не плоское пятно, а выраженный бугорок или узелок |
| Т — Твёрдая | Твёрдая на ощупь | Нажмите пальцем — не становится мягким, как прыщ, а упругая, похожая на твёрдую резинку |
| Р — Растёт | Увеличивается | Заметное изменение за 2-6 недель, а не за годы |
Правило простое: если у вас появился «прыщик», который за месяц не исчез, а наоборот — вырос и стал более плотным, не исключайте меланому только потому, что он не тёмный. Покажите его врачу.
Признак «гадкого утёнка»: когда родинка выбивается из общего стиля
У каждого человека на теле — свой собственный «коллектив» родинок. Обычно они похожи между собой по форме, размеру, оттенку. Это биология: все родинки возникают из похожих клеток, поэтому в пределах одного организма они «одного стиля».
Подозрительной является та родинка, которая выбивается из этого стиля. Темнее всех остальных или, наоборот, светлее. Больше. Другой формы. Признак «гадкого утёнка» — это не формальный признак в миллиметрах. Это интуитивное «что-то не так».
Интересно, что этот признак часто замечают близкие, а не сам пациент. Муж замечает что-то на спине у жены, парикмахер — на затылке у клиента. Если кому-то из окружения кажется, что ваша родинка «не такая, как другие», — стоит её проверить.
Слепые зоны: где меланому чаще всего пропускают
Большинство пациентов осматривают своё лицо, грудь, предплечья. Остальное тело — редко или никогда. А меланома часто появляется именно там, куда никто не смотрит. Рассмотрим эти участки.
Волосистая часть головы
Меланома на скальпе встречается редко, но смертность от неё самая высокая по сравнению с меланомами других локализаций — её поздно замечают, потому что она скрывается под волосами. Раз в месяц проходите по голове расчёской, делая проборы, — желательно перед зеркалом, при хорошем освещении. Особенно это важно для людей с редкими волосами или ранним облысением. Полезный союзник — ваш парикмахер. Попросите его сообщить, если он увидит новое тёмное пятно, корочку, которая не заживает, или родинку, которая изменилась.
Стопы и пространство между пальцами ног
Акральная меланома — подтип, который не связан с солнечным облучением. Она возникает на ладонях, стопах, под ногтями — в местах, которые почти никогда не бывают на солнце. Её часто путают с мозолью, бородавкой, грибком. Осматривая стопы, обращайте внимание не только на подошвы, но и на пространство между пальцами. Особенно это важно людям с диабетом — у них зона стоп и так осматривается регулярно.
При дерматоскопии акральных зон есть специфический признак, который виден только под увеличением: меланома лежит на гребнях кожных бороздок, а доброкачественная родинка — в самих бороздках. Это одна из причин, почему пятно на стопе — повод для дерматоскопии, а не для самостоятельного наблюдения.
Тёмная полоска под ногтем
Это отдельная история, которая очень часто заканчивается поздним диагнозом. Тёмная продольная полоска под ногтем может быть:
- последствием травмы (гематомой) — самый частый вариант
- доброкачественным невусом ногтевого матрикса
- подногтевой меланомой — редко, но смертельно опасно.
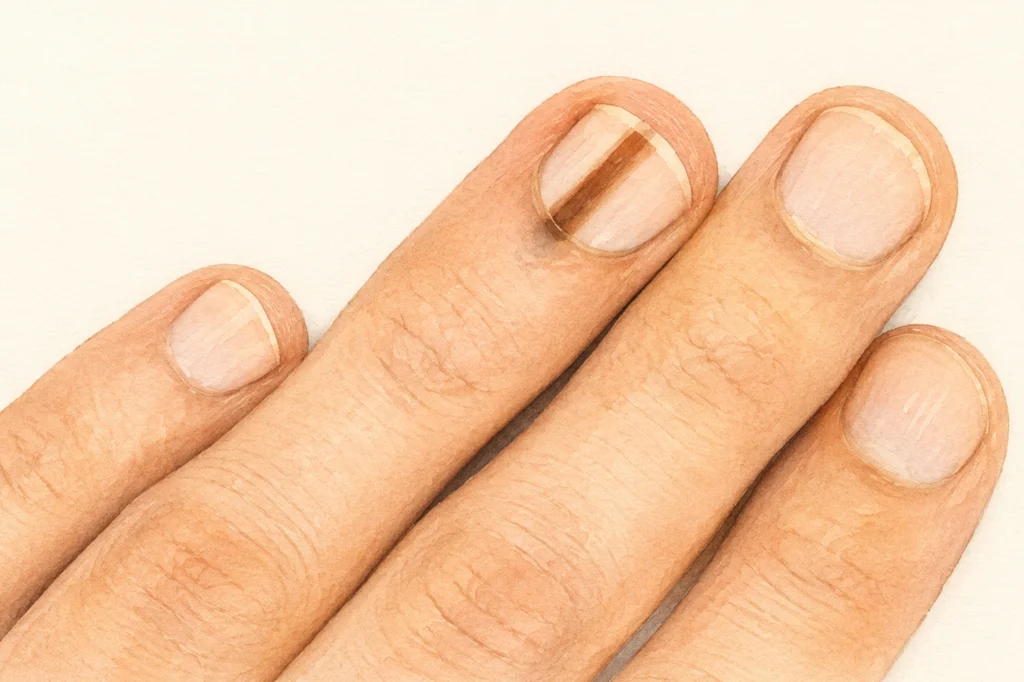
Как отличить? Гематома со временем смещается вверх вместе с ростом ногтя — за 3-6 месяцев она «выходит» к краю и исчезает. Меланома не смещается. Второй важный признак — признак Гетчинсона: пигментация переходит из-под ногтя на кожу вокруг него, на ногтевой валик. Это почти всегда тревожный сигнал.
Существует и так называемый псевдо-Гетчинсон — когда пигмент из-под ногтя просто просвечивает через тонкую кожу валика, но на самом деле не выходит за пределы ногтевой пластины. Эту разницу выявляет только дерматоскопия.
Если тёмная полоска под ногтем не исчезает за 6 месяцев, шире 3 мм или переходит на кожу возле ногтя — это повод для срочного осмотра.
Ладони
На ладонях родинок немного, поэтому любое новое тёмное пятно требует проверки. Особенно если оно имеет неровную форму или меняется.
Спина
Самая частая зона, где меланому выявляют поздно, — банально потому, что пациент её не видит. Здесь нужны два зеркала: одно большое, одно ручное, — или помощь партнёра. Осмотр с помощью партнёра раз в 1-2 месяца существенно повышает вероятность ранней диагностики — это подтверждают международные исследования.
Слизистая оболочка полости рта
Да, меланома бывает и там — на твёрдом нёбе, дёснах, реже на языке. Это редкий подтип, но прогноз у него намного хуже, чем у кожной меланомы, потому что его диагностируют поздно. В отличие от кожи, ABCDE для слизистой не работает, и простых критериев для самообследования полости рта нет. Любое новое тёмное пятно во рту, которое вы заметили сами или на осмотре у стоматолога, — повод для консультации.
Стоматологическая специализация H-Clinic здесь работает в пользу пациента: в нашей клинике дерматолог и стоматолог работают под одной крышей, и за один визит можно обследовать и кожу, и слизистую оболочку полости рта.
Гениталии
Меланома этой локализации встречается редко. Здесь речь не идёт о регулярном самоосмотре с лупой — достаточно внимания к любым новым тёмным пятнам, которые появились и не исчезают. Если есть вопросы, лучше обсудить их с гинекологом, урологом или дерматологом — не откладывать из-за чувства неловкости.
Тревожный светофор по зонам
| Зона | Обычно не страшно | Красный флаг | Что делать |
| Скальп | Старая родинка с юности | Новое пятно; корочка, которая не заживает более 3 недель | Осмотр по проборам ежемесячно |
| Ладони | Веснушки, мозоли | Новое тёмное пятно более 3 мм с неровным краем | К дерматологу |
| Стопы и между пальцами | Мозоли, трещины | Пятно, которое не исчезает; новое тёмное пятно | Осмотр ежемесячно |
| Под ногтем | Гематома (смещается за 3-6 месяцев) | Тёмная полоска, которая не смещается; переход пигмента на кожу валика | Срочно к дерматологу |
| Спина | Старые стабильные родинки | Любое новое асимметричное пятно более 5 мм | Партнёр + фотофиксация |
| Слизистая оболочка полости рта | Естественная пигментация; тёмные участки возле старых амальгамных пломб | Новое тёмное пятно на дёснах или нёбе | Стоматолог или дерматолог |
| Гениталии | Естественно более тёмные зоны | Новое пятно с неровным краем или пятно, которое кровоточит | К профильному врачу |
Амеланотическая меланома: когда «ничего тёмного» — ещё не значит безопасно
Около 2-8% меланом не имеют пигмента. Они розовые, красные, телесного цвета. Врачи называют их «великими маскарадниками»: они выглядят как прыщ, как раздражение, как маленькая рана, которая никак не заживает.
Большинство пациентов долго не обращает внимания на такие образования именно потому, что в голове закрепилась модель «меланома = тёмное пятно». А когда образование наконец становится таким, что уже точно не похоже на прыщ, проходит несколько месяцев — и это часто несколько месяцев потерянного времени.
Простое правило: если у вас на коже есть что-то, что выглядит как ранка, язва или бугорок и не заживает более 4 недель, — покажите врачу. Даже если оно не тёмное.
Доброкачественные «двойники» меланомы: чего обычно не стоит бояться
Тревожные мысли хорошо продаются. Но правда в том, что большинство новообразований кожи, с которыми пациенты приходят к врачу, — доброкачественные. Знать их «в лицо» полезно: и чтобы меньше тревожиться, и чтобы не путать их с действительно опасными.
| Что это | Как выглядит | Опасно ли | Что делать |
| Себорейный кератоз | «Налипшая» коричневая бляшка, будто приставшая к коже; появляется с возрастом | Нет | Можно не трогать; удалить по косметическим причинам |
| Дерматофиброма | Маленький плотный бугорок; при сдавливании с боков будто «втягивается» в кожу | Нет | Наблюдать |
| Солнечное лентиго | Плоские коричневые пятна на тыльной стороне кистей, лице, плечах | Нет, но это маркер фотостарения | Лазер — по желанию |
| Вишнёвая гемангиома | Яркая красная капля, словно капля воска | Нет | Лазер — по желанию |
| Голубой невус | Тёмная синяя точка, чёткая, круглая | Обычно нет | Дерматоскопия для уверенности |
| Атипичный (диспластический) невус | Больше и неправильнее обычной родинки, но плоский | Повышенный риск у людей с 5+ такими родинками | Наблюдать, фотофиксация |
Небольшой нюанс, который знают практики: себорейный кератоз иногда выглядит как меланома даже для опытного глаза — бывает и обратная ситуация, когда меланома мимикрирует под себорейный кератоз. Поэтому «выглядит не страшно» — это гипотеза, а не диагноз. Дерматоскопия помогает врачу оценить образование, а в спорных случаях окончательный ответ даёт гистология.
Кто в группе риска и как часто проверяться
Не всем нужен ежегодный осмотр у дерматолога. Частота зависит от ваших факторов риска. Основные из них:
- светлая кожа, которая плохо загорает (I-II фототип по Фицпатрику)
- светлые, рыжие или русые волосы
- голубые, зелёные, серые глаза
- веснушки, особенно на плечах и спине
- солнечные ожоги в детстве, особенно с пузырями
- более 50 родинок на теле
- наличие атипичных родинок
- меланома у близких родственников
- состояние иммуносупрессии: трансплантация органа, приём иммуносупрессантов, химиотерапия
- личная история меланомы или другого рака кожи.
| Группа риска | Кто это | Самоосмотр | Осмотр дерматолога | Цифровое картирование родинок |
| Низкий | Более тёмная кожа, до 20 родинок, без отягощённого анамнеза | Раз в месяц | Раз в 2-3 года | Не нужно |
| Средний | Светлая кожа, веснушки, ожоги в детстве | Раз в месяц | Раз в год | По желанию |
| Высокий | 50+ родинок, атипичные невусы, меланома в семье | Раз в месяц | Раз в 6 месяцев | Рекомендовано |
| Очень высокий | Меланома в личном анамнезе, наследственные синдромы, иммуносупрессия | Раз в месяц + осмотр с помощью партнёра | Раз в 3-4 месяца | Обязательно |
Как выглядит профессиональный осмотр
Профессиональный дерматологический скрининг занимает 20-40 минут и состоит из нескольких этапов.
Анамнез. Врач спрашивает о фототипе, семейной онкологической истории, ожогах в детстве, предыдущих новообразованиях, приёме лекарств. Если вы приходите впервые — запланируйте время на подробный разговор, не спешите.
Осмотр всего тела. Это означает буквально всего: от волосистой части головы до пространства между пальцами ног, включая ногти, интертригинозные зоны, половые органы. Звучит неловко, но это стандарт. Осмотр только «где болит» — не скрининг, а консультация по конкретному поводу.
Дерматоскопия подозрительных участков. Прибор с увеличением и поляризованным светом, который показывает внутреннюю структуру родинки на уровне, недоступном глазу. Безболезненная, неинвазивная, занимает несколько секунд на каждое образование.
Цифровое картирование родинок для пациентов высокого и очень высокого риска. Всю поверхность тела фотографируют в стандартных позициях, отдельные подозрительные образования фиксируют в дерматоскопическом режиме, данные сохраняют в цифровом архиве. На следующем осмотре через 3-12 месяцев фото сравнивают — программа выявляет новые и изменившиеся родинки.
Биопсия при подозрении на злокачественное образование. Иссечение всего элемента с гистологическим исследованием — это золотой стандарт. Частичная биопсия родинки не рекомендована, потому что изменяет структуру образования и усложняет диагностику.
В H-Clinic осмотр проводит дерматолог с опытом дерматоскопии; при необходимости можно сразу проконсультироваться у стоматолога по поводу слизистой оболочки полости рта — без отдельной записи и повторного визита.
Как правильно вести фотофиксацию дома
Фото — полезный, но часто неправильно используемый инструмент самоконтроля. Несколько правил, которые делают фотофиксацию действительно рабочей.
Освещение. Дневной рассеянный свет, лучше возле окна. Не фонарик телефона, не люстра, не свет от экрана.
Фон. Однотонный, желательно светлый. Простыня, лист бумаги, ванна.
Дистанция. Делайте два снимка каждой подозрительной родинки: общее фото зоны тела, чтобы видеть, где именно она расположена, и макроснимок с расстояния 10-15 см.
Линейка. Положите рядом с родинкой школьную линейку или специальную наклейку-мерку. Без масштаба сравнение размеров через месяцы будет неточным.
Периодичность. Если у вас много родинок — раз в 3 месяца. Если родинок мало и вы в группе низкого риска — раз в год.
Что сравниваете. Размер, форму, цвет, появление новых образований.
Чего не делайте. Не полагайтесь только на фото. Оно не заменяет дерматоскопию. Оно — инструмент между плановыми визитами, а не вместо них.
Приложения для проверки родинок: честная оценка
Вопрос, который нам задают регулярно: можно ли доверять приложениям вроде SkinVision, MoleScope и подобным? Зависит от того, как ими пользоваться.
Точность таких приложений в реальных условиях колеблется в пределах 70-90% по чувствительности, то есть по тому, насколько они выявляют настоящие меланомы, и ниже по специфичности, то есть по тому, насколько они не вызывают «ложную тревогу». Другими словами, приложение может как пропустить меланому, так и напугать вас на пустом месте.
Как инструмент между визитами к врачу — приложения полезны. Как замена врача — нет. Если приложение показало красное предупреждение, идите на дерматоскопию. Если показало зелёное — это тоже не индульгенция. Ни одна нейросеть ещё не заменила глаз дерматолога с дерматоскопом.
Быстрый чек-лист
- Посмотрите на свои ладони и стопы, включая пространство между пальцами.
- Проверьте ногти — нет ли тёмной полоски под ногтевой пластиной.
- Запишите в телефоне напоминание о самоосмотре через месяц.
- Если нашли что-то, что вас беспокоит, — запишитесь на осмотр на этой неделе, не «потом».
Вывод
Дерматологический скрининг — это не повод для страха, а навык вовремя заметить угрозу. Большинство пятен, с которыми пациенты приходят в клинику, оказываются безопасными. Но навык отличить это «безопасно» от реальной угрозы стоит 15 минут внимания в месяц — и одного осмотра в год.
Если у вас есть пятна, которые вас беспокоят, или вы просто давно не проходили плановый осмотр — наши дерматологи проведут полный дерматоскопический скрининг с цифровым картированием при необходимости. Лучше лишний раз убедиться, что всё спокойно, чем опоздать.
Частые вопросы
Если родинка не менялась 20 лет, её точно не нужно трогать?
Если она стабильна по всем параметрам: размеру, цвету, форме, поверхности, — и не беспокоит, скорее всего, нет. Стабильность 5+ лет — сильный аргумент в пользу доброкачественности. Но «стабильна 20 лет» не означает «не изменится никогда». Раз в год всё равно стоит показывать её врачу.
У меня появилась новая родинка в 35-40 лет — это нормально?
Появление новых родинок после 30-35 лет становится менее типичным, после 40 — должно насторожить. Это не значит, что она обязательно опасна, но это повод для дерматоскопии. Чем старше возраст, тем внимательнее нужно относиться к новым образованиям.
Правда ли, что травмированная родинка обязательно переродится в меланому?
Нет, это миф. Одноразовая травма: порез, ссадина — сама по себе не «делает» из родинки меланому. Другое дело — постоянное многолетнее травмирование родинки, например, бретелькой бюстгальтера или поясом. В таком случае удаление по косметическим и профилактическим соображениям оправдано.
Поможет ли удаление «на всякий случай» избежать меланомы?
Нет. Меланома в 70-80% случаев возникает не из старых родинок, а на чистой коже. То есть «зачистить всё» — не стратегия профилактики. Удалять стоит то, что клинически или дерматоскопически подозрительно, или то, что постоянно травмируется. Остальное — наблюдать.
Лазер или хирургия — какой метод удаления безопаснее с онкологической точки зрения?
Принципиальная разница: при хирургическом удалении образование вырезают целиком и отправляют на гистологическое исследование. При лазерном — ткань выпаривают, и изучить её под микроскопом уже невозможно. Если есть хотя бы малейшее подозрение на злокачественность — только хирургия с гистологией. Лазер допустим лишь для родинок, в доброкачественности которых врач полностью уверен.
Можно ли удалять родинки во время беременности?
Плановые удаления по косметическим причинам обычно переносят на период после родов и завершения лактации. Но если родинка изменилась или появилось новое подозрительное образование — диагностику и удаление проводят независимо от беременности. Современная анестезия и хирургические методики безопасны для плода. Откладывать удаление подозрительного образования на 9 месяцев опаснее, чем удалить его.
Дерматоскопия болезненна? Как часто её нужно проходить?
Абсолютно безболезненна. Врач прикладывает к родинке прибор, похожий на маленький микроскоп, и смотрит через него. Контакт с кожей минимальный, дискомфорта нет. Периодичность — от одного раза в 2-3 года для людей с низким риском до одного раза в 3-4 месяца для пациентов очень высокого риска.
Что делать, если задел родинку бритвой или она начала кровить?
Остановить кровотечение, обработать антисептиком, наблюдать. Если это разовый порез и родинка не была подозрительной — обычно ничего страшного. Если же родинка кровоточит сама, без видимой причины, — это красный флаг, к врачу на этой же неделе.
Можно ли доверять приложениям для проверки родинок?
Как инструмент между визитами к врачу — полезно. Как замена врача — нет. У них примерно 70-90% точности, то есть они пропускают часть меланом и дают ложноположительные тревоги. Красный сигнал в приложении — повод записаться к дерматологу. Зелёный — не индульгенция.
У ребёнка появились новые родинки — это повод для осмотра?
Появление родинок в детском и подростковом возрасте — норма. Большинство детских родинок доброкачественные. Насторожиться стоит, если родинка быстро растёт, отличается от других, постоянно травмируется или была у ребёнка с рождения и увеличилась. В таком случае — на осмотр к детскому дерматологу.
Тёмная полоска под ногтем — это травма или повод насторожиться?
Чаще всего — гематома после удара, даже если вы его не помните. Гематома с ростом ногтя смещается вверх и за 3-6 месяцев выходит. Если полоска не смещается, шире 3 мм, темнеет или распространяется на кожу вокруг ногтя — нужен срочный осмотр у дерматолога. Это может быть подногтевая меланома.
Может ли меланома появиться во рту?
Да. Это редкий подтип, но он существует — на твёрдом нёбе, дёснах, реже на языке. Прогноз хуже, чем у кожной меланомы, потому что её диагностируют поздно. Любое новое тёмное пятно в ротовой полости, замеченное вами или стоматологом, — повод для консультации. Отдельную статью об оральной меланоме мы готовим.
Как понять, что родинку удалили правильно — и обязательна ли гистология?
Гистология обязательна при любом удалении пигментного образования. Без неё вы не знаете, что именно было удалено. Заключение патоморфолога должно содержать: тип образования, есть ли признаки атипии или злокачественности, чистые ли края удаления. Храните это заключение — это ваш медицинский документ на всю жизнь.
Безопасно ли загорать, если у меня много родинок?
Чем больше у вас родинок, тем выше ваш базовый риск меланомы, и тем осторожнее нужно относиться к солнцу. Это не означает «никакого солнца». Это означает: избегать пика с 11:00 до 16:00, наносить солнцезащитный крем SPF 30+ на открытые участки, носить широкополую шляпу, находиться в тени в пиковые часы. Специально «закрывать» отдельные родинки не нужно — защищайте всю кожу комплексно.
Может ли меланома появиться на участке, который никогда не был на солнце?
Да. Акральная меланома: ладони, стопы, под ногтями — практически не связана с ультрафиолетом. Слизистые меланомы: рот, половые пути — тоже. У людей с тёмным фототипом меланома чаще возникает именно в этих зонах. Это разрушает популярный миф «не загораю — нет риска». Солнце — главный, но не единственный фактор.
Источники
- American Academy of Dermatology. Guidelines of care for the management of primary cutaneous melanoma. Journal of the American Academy of Dermatology, 2019. https://www.jaad.org/article/S0190-9622(18)32588-X/fulltext
- Garbe C., Amaral T., Peris K. et al. European consensus-based interdisciplinary guideline for melanoma. Part 1: Diagnostics — Update 2024. European Journal of Cancer, 2024. https://www.sciencedirect.com/science/article/pii/S0959804924017593
- Primary Care Dermatology Society (PCDS). Melanoma — Clinical Guidelines, 2025. https://reference.medscape.com/cc1/p10/key-learning-points-pcds-melanoma-2025a100095a
- DermNet NZ. ABCDEFG of melanoma. https://dermnetnz.org/topics/abcdes-of-melanoma
- Национальный канцер-реестр Украины. Бюллетень «Рак в Украине». http://www.ncru.inf.ua/publications/
- Унифицированный клинический протокол первичной, вторичной (специализированной) и третичной (высокоспециализированной) медицинской помощи «Меланома кожи». Приказ МОЗ Украины № 784 от 27.11.2015. https://www.dec.gov.ua/wp-content/uploads/2019/11/2015_784_ykpmd_melanoma.pdf
- Tan W.P., Jansen S., Stern J.B. Subungual Melanoma. StatPearls Publishing, 2024. https://pubmed.ncbi.nlm.nih.gov/29494087/
- Baran R., Kechijian P. Hutchinson’s sign: a reappraisal. Journal of the American Academy of Dermatology, 1996. https://pubmed.ncbi.nlm.nih.gov/8543700/
- Maymone M.B.C., Greer R.O., Burdine L.K. et al. Differential Diagnosis of Pigmented Lesions in the Oral Mucosa. Cancers, 2024. https://www.ncbi.nlm.nih.gov/pmc/articles/PMC11240708/
- Pizzichetta M.A., Talamini R., Stanganelli I. et al. Amelanotic/hypomelanotic melanoma: clinical and dermoscopic features. British Journal of Dermatology, 2004. https://pubmed.ncbi.nlm.nih.gov/15214902/
- Robinson J.K. Skin check partner assistance for melanoma skin self-examination by at-risk patients. Future Oncology, 2020. https://www.ncbi.nlm.nih.gov/pmc/articles/PMC7273363/
- U.S. Preventive Services Task Force. Screening for Skin Cancer: Recommendation Statement. JAMA, 2023. https://www.uspreventiveservicestaskforce.org/uspstf/recommendation/skin-cancer-screening